In zahlreichen Ländern steigt die Anzahl lebensstilbedingter, nicht übertragbarer Krankheiten wie Krebs, Herzkreislauferkrankungen und Diabetes an und stellen die Gesundheitssysteme vor große Herausforderungen. Die Zahl der 67- bis 79-Jährigen wird von heute rund 10 Millionen bis 2037 auf über 14 Millionen ansteigen. Auch die Lebenserwartung wird in diesem Zeitraum steigen. Mit zunehmendem Alter nimmt aber - Stand heute - auch die Krankheitslast mit chronischen Erkrankungen oder Mehrfacherkrankungen zu. Viele dieser Erkrankungen ließen sich vermeiden, wenn Prävention ein höherer Stellenwert im Gesundheitssystem zukäme. Was man unter Gesundheitsvorsorge alles versteht. Und welches Potenzial sie hat. Ein Überblick.
In diesem Beitrag:
Was bedeutet Gesundheitsvorsorge?
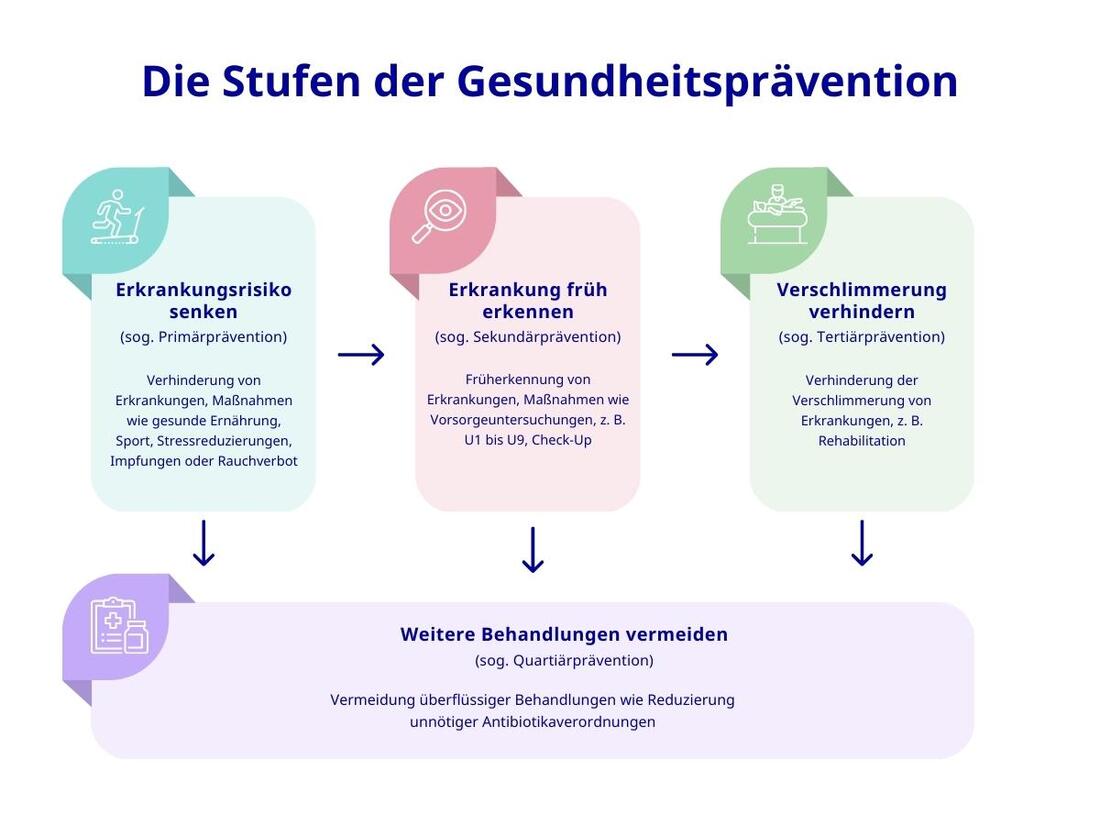
Gesundheitsvorsorge oder Prävention hat zum Ziel, Krankheiten durch Maßnahmen wie Impfungen, gesunde Lebensführung und Vorsorgeuntersuchungen zu vermeiden oder ihr Fortschreiten – also die Verschlimmerung der Erkrankung – zu verhindern. Man unterscheidet Primär-, Sekundär-, Tertiär- und Quartiärprävention. Außerdem: Verhaltensprävention und Verhältnisprävention.
Was bedeutet primäre, sekundäre, tertiäre und quartiäre Prävention?
Primärprävention umfasst alle Maßnahmen, die das Risiko für Erkrankungen senken. Also beispielsweise Impfungen oder ein Rauchverbot.
Sekundärprävention zielt darauf ab, Erkrankungen in einem frühen Stadium zu erkennen und zu behandeln. Also etwa durch Vorsorgeuntersuchungen wie Screenings für Darm- oder Brustkrebs.
Tertiärprävention soll die Verschlimmerung einer Erkrankung verhindern, etwa durch Reha-Maßnahmen oder Kontrolluntersuchungen wie bei der Rezidivprophylaxe.
Quartiärprävention ist schließlich noch das Vermeiden überflüssiger medizinischer Leistungen.
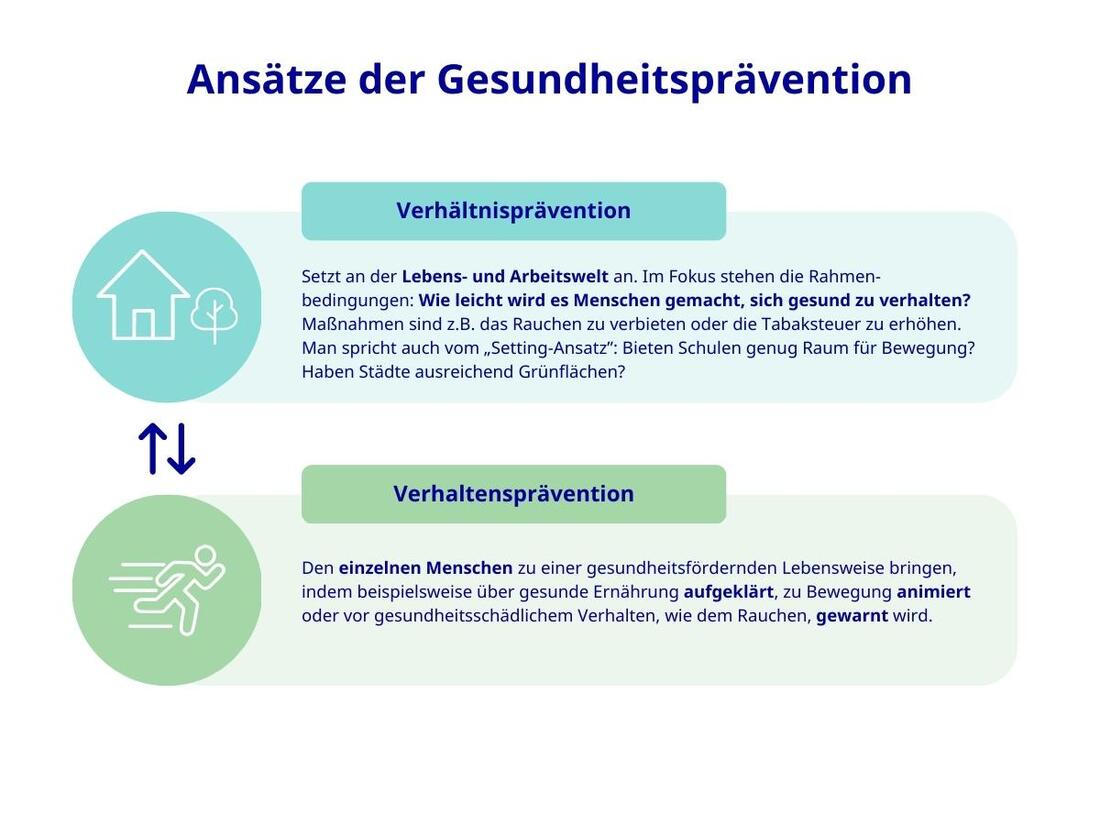
Was ist der Unterschied von Verhaltens- und Verhältnisprävention?
Bei der Verhaltensprävention geht es darum, den einzelnen Menschen zu einer gesundheitsfördernden Lebensweise bringen, indem sie ihn beispielsweise über gesunde Ernährung aufklärt, zu Bewegung animiert oder warnt: „Rauchen schadet Ihrer Gesundheit“.
Im Fokus der Verhältnisprävention stehen hingegen die Rahmenbedingungen: Wie leicht wird es Menschen gemacht, sich gesund zu verhalten? Statt zu warnen: „Rauchen schadet Ihrer Gesundheit“ wird beispielsweise das Rauchen an öffentlichen Plätzen untersagt oder die Tabaksteuer erhöht. Verhältnisprävention setzt an der Lebens- und Arbeitswelt an, man spricht auch vom „Setting-Ansatz“: Bieten Schulen genug Raum für Bewegung? Werden Betriebe stressarm geführt? Sind Städte gesundheitsfördernd, haben sie beispielsweise ausreichend Grünflächen und Bewegungsmöglichkeiten?
Was ist der Unterschied von Prävention und Gesundheitsförderung?
Gesundheitsförderung hat zum Ziel, Menschen dazu zu befähigen, durch ihr eigenes Handeln ihre Gesundheit zu befördern. Sie fragt: „Was hält gesund?“ (Salutogenese).
Gesundheitsvorsorge oder Prävention fragt: „Wie verhindert man eine Krankheit?“ (Pathogenese). Beide verfolgen dasselbe Ziel, aber blicken darauf aus unterschiedlichen Richtungen. Auch im Präventionsgesetz finden sich diese beiden Blickrichtungen wieder: „Leistungen zur Verhinderung und Verminderung von Krankheitsrisiken“ werden als primäre Prävention, Leistungen „zur Förderung des selbstbestimmten gesundheitsorientierten Handelns der Versicherten“ als Gesundheitsförderung bezeichnet.
Das Präventionsparadox erklärt
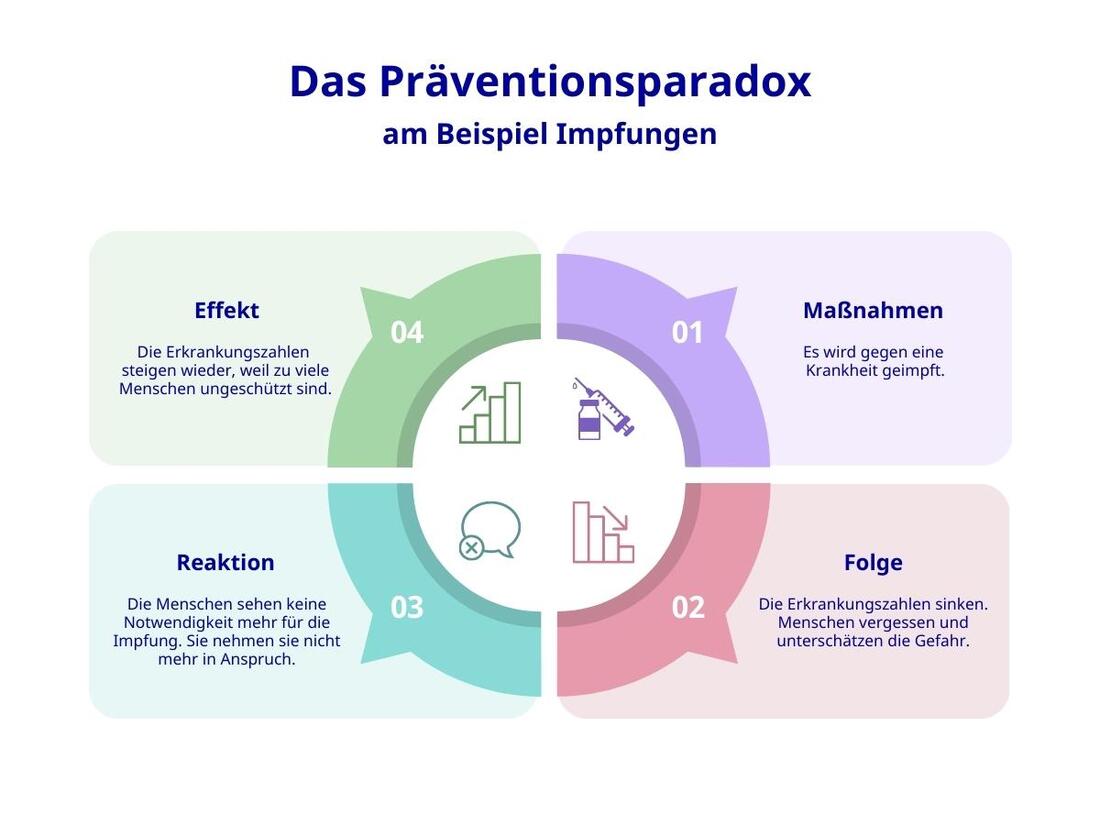
Der Begriff Präventionsparadox wurde 1981 vom britischen Epidemiologen Geoffrey Rose geprägt – in der Diskussion darüber, ob man Präventionsstrategien auf die gesamte Bevölkerung ausrichtet oder nur auf Personen mit hohem Risiko. Massenkrankheiten brauchen einen Massenansatz, stellte Rose fest: denn, man identifiziert nicht immer alle Betroffenen der Hochrisikogruppen und nicht jeder von ihnen macht wirklich mit.
Unterm Strich ist der Effekt höher, wenn viele Menschen mit geringem Risiko mitmachen, als nur wenige mit hohem (zum Beispiel weniger Salz essen zum Schutz vor Bluthochdruck). Das Präventionsparadox lautet also: Präventionsmaßnahmen, die der breiten Bevölkerung einen hohen Nutzen bringen, bringen dem einzelnen Menschen oft nur wenig. Rose rechnet vor: 399 männliche britische Ärzte legen ein Arbeitsleben lang den Gurt im Auto an, ohne, dass ihnen etwas passiert wäre – um damit einem weiteren Arzt das Leben zu retten.
Häufiger zitiert wird allerdings noch eine zweite Definition vom Präventionsparadox: Die Tatsache, dass Prävention oft gerade dann erfolgreich ist, wenn „nichts“ passiert. Menschen „vergessen“ dann, dass dies ein Effekt der Prävention ist und unterschätzen die Gefahr. Beispiel Impfen: Durch Impfkampagnen sind viele Infektionskrankheiten nahezu besiegt – die Menschen kennen ihren Schrecken nicht mehr. Plötzlich fürchten sie sich mehr vor der Impfung als vor der Erkrankung.
Warum ist Gesundheitsvorsorge so wichtig?
Weltweit sind lebensstilbedingte, nicht übertragbare Krankheiten auf dem Vormarsch, also etwa Diabetes, krankhaftes Übergewicht (Adipositas), Krebs, Herz-Kreislauf-Erkrankungen oder Depressionen. Etwa 40 Prozent der Todesfälle in Deutschland sind auf verhaltensbedingte Risikofaktoren zurückzuführen, wie z. B. eine risikoreiche Ernährung, Rauchen, Alkoholkonsum und zu wenig Bewegung.
Erkrankungen wie Adipositas nehmen zu und auch immer mehr jüngere Menschen sind betroffen. Bei Krebs könnte man laut WHO bis zu 50 % der Erkrankungen vermeiden, würden sie über systematische Vorsorgeuntersuchungen rechtzeitig entdeckt. Diese lebensstilbedingten, nicht übertragbaren Krankheiten stellen Gesundheitssysteme weltweit vor große Herausforderungen, ziehen sie doch kostenintensive Therapien nach sich. Zumal in einer alternden Gesellschaft wie Deutschland, in der es immer mehr Betroffene mit chronischen Erkrankungen oder Mehrfacherkrankungen gibt.
Gesundheitsvorsorge würde also nicht nur dem oder der Einzelnen nutzen, sondern auch der Gesellschaft: Das Gesundheitssystem gibt weniger für „Reparaturmedizin“ aus, indem Krankheiten vermieden werden. Produktivität und Arbeitskraft bleiben erhalten.
Welche Vorsorgeuntersuchungen sollte jeder machen?
Es gibt zahlreiche Vorsorgeuntersuchungen für verschiedene Lebensalter, viele werden von den Krankenkassen bezahlt. Diese Vorsorgeuntersuchungen sind wichtig:
Kinder und Jugendliche
Zehn so genannte U-Untersuchungen in den ersten sechs Lebensjahren (U1-U9, inkl. 7a), 2 Jugend-Untersuchungen (J1, J2), Untersuchungen auf Zahn-, Mund- und Kieferkrankheiten, Impfungen.
Frauen
Schwangerschaftsvorsorge, Genitaluntersuchung zur Krebsfrüherkennung, bis zum Alter von 25 Test auf Chlamydien, ab dem 30. Lebensjahr Tastuntersuchung der Brust, vom 50. bis zum 69. Lebensjahr Mammografieuntersuchung auf Tumore im Brustbereich.
Männer
ab 45 Jahren einmal jährlich Krebsfrüherkennung im Bereich der Genitalien und Prostata.
Frauen und Männer
Zahnprophylaxe, einmal im Jahr Entfernung von Zahnstein, ab 35. Jahren Gesundheits-Check-up für Nieren- und Herz-Kreislauf-Erkrankungen, Diabetes und Krebs, Hautkrebsscreening, Tastuntersuchung der Lymphknoten, ab 50 Früherkennung von Darmkrebs.
Was gibt Deutschland für Prävention aus?
Alles, was in gesunde Lebensbedingungen fließt, ist letztlich auch eine Gesundheitsausgabe: kommunale Ausgaben für Radwege, beispielsweise. Betrachtet man allerdings das Gesundheitssystem für sich, so fließen 3,5 Prozent der Ausgaben in Gesundheitsförderung , Früherkennung und allgemeinen Gesundheitsschutz. Der Großteil der Mittel wird für kurative Medizin, sprich die „Reparatur“ von Erkrankungen aufgewendet.
Wer zahlt für Gesundheitsprävention?
Bestimmte Formen der Prävention (Primärprävention) werden von Krankenkassen bezahlt oder bezuschusst: Kurse zu gesunder Ernährung und Stressbewältigung, Nordic Walking für Seniorinnen und Senioren oder auch bestimmte Gesundheits-Apps. Vorsorgeuntersuchungen wie Darmspiegelung oder Brustkrebsvorsorge bezahlen die Krankenkassen ebenfalls. Präventionsprogramme an Schulen leben u. a. von Zuschüssen kommunaler oder privater Akteure. Da Gesundheitsprävention ein weites Feld ist (s. o.: „Verhaltens- und Verhältnisprävention“ sowie „Primär-, Sekundär-, Teritiär- und Quartiärprävention“) zahlen letztlich viele Ausgabenträger für den Erhalt der Gesundheit.
Wie gut ist Deutschland bei Prävention?
Um zu wissen, wie gut Deutschland auf einzelnen Präventionsfeldern abschneidet – etwa bei der Vermeidung von Herz-Kreislauferkrankungen, Infektionskrankheiten oder von Krebs – bräuchte es zunächst mehr Zielwerte zu den einzelnen Präventionsmaßnahmen. Denn nur dann kann man den Status quo gegen das erwünschte Ziel messen. Bei der Grippeschutzimpfung ist das beispielsweise möglich: Die EU und die WHO empfehlen eine Impfquote von 75 Prozent für Risikopersonen. Deutschland erreichte in der Saison 2020/21 38,8 Prozent. Es verfehlt das Ziel also fast um die Hälfte.
Solche Berechnungen lassen sich in den wenigsten Fällen machen, da Zielwerte nicht definiert sind. Eine Gruppe um den Bielefelder Gesundheitsökonom Prof. Dr. Wolfgang Greiner hat 2021 mit der Entwicklung eines Präventionsindex´ einen Weg gefunden, diese Lücke zu berechnen. Demnach erreicht Deutschland nur 65 Prozent seiner Minimalziele Bereits ein Jahr zuvor forderte der Expertenkreis unter Schirmherrschaft des Berliner Gesundheitsexperten Prof. Dr. med. Reinhard Busse eine Präventionswende und definierte zehn Handlungsansätze.
Was beinhaltet das Präventionsgesetz
Das Präventionsgesetz (Gesetz zur Stärkung der Gesundheitsförderung und der Prävention – PrävG) von 2015 sollte die Prävention und Gesundheitsförderung in Deutschland stärken. Einerseits durch eine bessere Koordination der beteiligten Akteure (dazu wurde eine Nationale Präventionskonferenz geschaffen, die bundeseinheitliche Empfehlungen formuliert und an die Länder weitergibt und von einem Nationalen Präventionsforum beraten wird). Andererseits, indem die Krankenkassen mehr Mittel für Prävention und Gesundheitsförderung bereitstellen.
So wurden beispielsweise Gesundheits- und Früherkennungsuntersuchungen (s.u.) weiterentwickelt, unter stärkerer Berücksichtigung individueller Risikofaktoren. Auch die Pflegekassen haben seither einen definierten Auftrag für Prävention und Gesundheitsförderung in stationären und teilstationären Pflegeeinrichtungen.
Gesundheitsziele aus dem Präventionsgesetz
- Diabetes mellitus Typ 2: Erkrankungsrisiko senken, Erkrankte früh erkennen und behandeln
- Brustkrebs: Mortalität vermindern, Lebensqualität erhöhen
- Tabakkonsum reduzieren
- Gesund aufwachsen: Lebenskompetenz, Bewegung, Ernährung
- Gesundheitskompetnenz erhöhen, Souveränität der Patientinnen und Patienten stärken
- Depressive Erkrankungen: verhindern, früh erkennen, nachhaltig behandeln
- Gesund älter werden
- Alkoholkonsum reduzieren
Quelle: SGB V, § 20, Abs. 3
Die Ampelkoalition möchte das Präventionsgesetz weiterentwickeln und die Primär- und Sekundärprävention stärken. Das Präventionsgesetz bleibt allerdings weiterhin fern von einer „Health in all Policies“.
Was bedeutet Health in all Policies?
Health in all Policies (HiAP) – „Gesundheit in allen Politikfeldern“ – meint, dass bei politischen Entscheidungen die Auswirkungen auf die Gesundheit der Menschen mitbedacht werden. Und zwar in jedem Ressort, vom Agrar-, Verkehrs- oder Umweltministerium, über Bildung, Wirtschaft & Klima, Justiz hin zu Verteidigung und weiteren.
Den Weg zu „Health in all Policies“ bereiteten verschiedene Gesundheitskonferenzen der Weltgesundheitsorganisation WHO. Auf der 1. Internationalen Konferenz zur Gesundheitsförderung 1986 in Ottawa wurde Gesundheitsförderung mit der Ottawa-Charta zur Gesundheitsförderung erstmals verbindlich definiert. Die Charta betont u.a., wie wichtig gesundheitsfördernde gesellschaftliche Bedingungen sind. Auf der 8. Internationalen Konferenz zur Gesundheitsförderung in Helsinki wurde schließlich „Health in all policies“ definiert.

Was ist Präventionsmedizin?
Präventionsmedizin zielt darauf ab, individuelle Risikofaktoren für Erkrankungen zu erkennen und vorzubeugen. Risikofaktoren können sowohl in der genetischen Disposition, der familiären Krankheitsgeschichte oder den Lebensumständen und -gewohnheiten liegen. Das Präventionsgesetz von 2015 hat den ärztlichen Präventionsauftrag gestärkt – so stehen Versicherten bestimmte Früherkennungs- und Vorsorgeuntersuchungen / Check-ups zu.
Prävention in der Pflege
Seit 2016 müssen Pflegekassen im Rahmen des Präventionsgesetzes Gesundheits-Präventionsmaßnahmen in voll- und teilstationären Pflegeeinrichtungen erbringen. Dahinter steckt laut dem Spitzenverband der Gesetzlichen Krankenkassen der Gedanke, dass pflegebedürftige Menschen – trotz ihrer körperlichen, kognitiven oder psychischen Beeinträchtigungen – über Gesundheitspotenziale verfügen, die gefördert werden können.
Mit immer mehr älteren Menschen in Deutschland nimmt auch die Zahl der „Alterserkrankungen“ zu: Erkrankungen des Herz-Kreislauf-Systems, Bewegungsapparats, Stoffwechsels oder Demenz. Prävention kann ihnen entgegenwirken.
Quellen:
Miriam Blümel, Anne Spranger, Katharina Achstetter, Anna Maresso, Reinhard Busse: Germany. Health System Review. Serie: Health Systems in Transition. Vol. 22. Nr. 6, 2020.
Bundesministerium für Gesundheit: Präventionsgesetz. https://www.bundesgesundheitsministerium.de/service/begriffe-von-a-z/p/praeventionsgesetz.html. Abgerufen am 17.1.2022.
Thomas Gerlinger: Präventionsgesetz. Hg. online: Bundeszentrale für gesundheitliche Aufklärung. https://leitbegriffe.bzga.de/alphabetisches-verzeichnis/praeventionsgesetz/. Abgerufen am 17.1.2022.
GKV-Spitzenverband: Prävention in der stationären Pflege. https://www.gkv-spitzenverband.de/pflegeversicherung/praevention_pflege/praevention_stationaere_pflege.jsp. Abgerufen am 20. Januar 2022.
Lotte Habermann-Horstmeyer: Gesundheitsförderung und Prävention. Kompaktreihe Gesundheitswissenschaften. Hogrefe Verlag 2017.
Hanna Heikenwälder, Mathias Heikenwälder: Krebs. Lifestyle und Umweltfaktoren als Risiko. Springer Verlag 2019.
Geoffrey Rose: Strategy of prevention: lessons from cardiovascular disease. 1981 Br Med J (Clin Res Ed). 1981;282(6279):1847-1851












Kommentare