
Mit dem Präventionsindex wurde in Deutschland erstmals der Stand der Präventionsarbeit gemessen. Was auffiel: Für die meisten Bereiche fehlen Ziele. Ein Gespräch mit Prof. Dr. Wolfgang Greiner, Gesundheitsökonom an der Universität Bielefeld, der das Projekt wissenschaftlich betreut.
Was würden Sie unseren Abgeordneten zum Thema „Prävention in Deutschland“ in aller Kürze sagen?
Prof. Dr. Wolfgang Greiner: Ich wünsche mir, dass wir aus der COVID-19-Pandemie, in welcher der Wert von Prävention besonders offenkundig geworden ist, die richtigen Schlüsse ziehen. Dies gilt nicht nur für Präventionsmaßnahmen wie Impfungen, sondern auch für Maßnahmen, die uns dabei helfen können, vulnerable Gruppen gezielt zu schützen. SARS-CoV2 traf ja vor allem Menschen mit bestimmten Vorerkrankungen schwer, Menschen mit krankhaftem Übergewicht, Diabetes oder Herz-Kreislauf-Leiden. Der Koalitionsvertrag ist hinsichtlich des Themas Prävention bereits sehr umfangreich und konkret. Dabei sind begleitende Themen der Präventionsarbeit genauso wichtig wie die Maßnahmen selbst: etwa die Digitalisierung, die Verbesserung des Monitorings und die Datenverfügbarkeit.
Wie haben Sie den Stand der Prävention in Deutschland überhaupt „messen“ können?
Der Präventionsindex bildet insgesamt 325 Kennzahlen zum Stand der Präventionsarbeit in Deutschland ab. Grundlage ist eine systematische Datenrecherche und ein strukturierter Austausch mit Expertinnen und Experten aus Medizin und Präventionsarbeit dazu, wie oft welche Präventionsmaßnahme in Anspruch genommen wird und wie oft präventable Erkrankungen auftreten. Um den Status quo zu beurteilen, braucht es jedoch auch Zielwerte.
Wo gibt es Zielwerte, wo nicht?
Bei der Masernimpfung gibt es von der WHO das klar formulierte Ziel, das eine Eradikation der Masern vorgibt. In Deutschland gibt es deshalb eine Masern-Impfpflicht für alle Kinder. Abgesehen von der Grippeschutzimpfung fehlen für die restlichen Erwachsenen-Impfungen solche Zielwerte. Auch bei der Krebsvorsorge definieren wir beispielsweise nicht, wie viele Menschen sie in Anspruch nehmen sollten.
Eine Impfquote kann der Gemeinschaft nutzen – sie orientiert sich an der Herdenimmunität. Aber woran können sich Zielwerte für nicht-übertragbare Erkrankungen (NCDs) orientieren, zum Beispiel in der Darmkrebsvorsorge?
Wünschenswert sind sicherlich sogenannte Null- oder 100-Prozent-Ziele: also, potenziell vermeidbare Erkrankungen tatsächlich vollständig zu verhindern oder alle Anspruchsberechtigten eine Vorsorgemaßnahme zum Arztbesuch zu motivieren. Für viele Präventionsfelder ist dies kurz- oder mittelfristig aber unrealistisch.
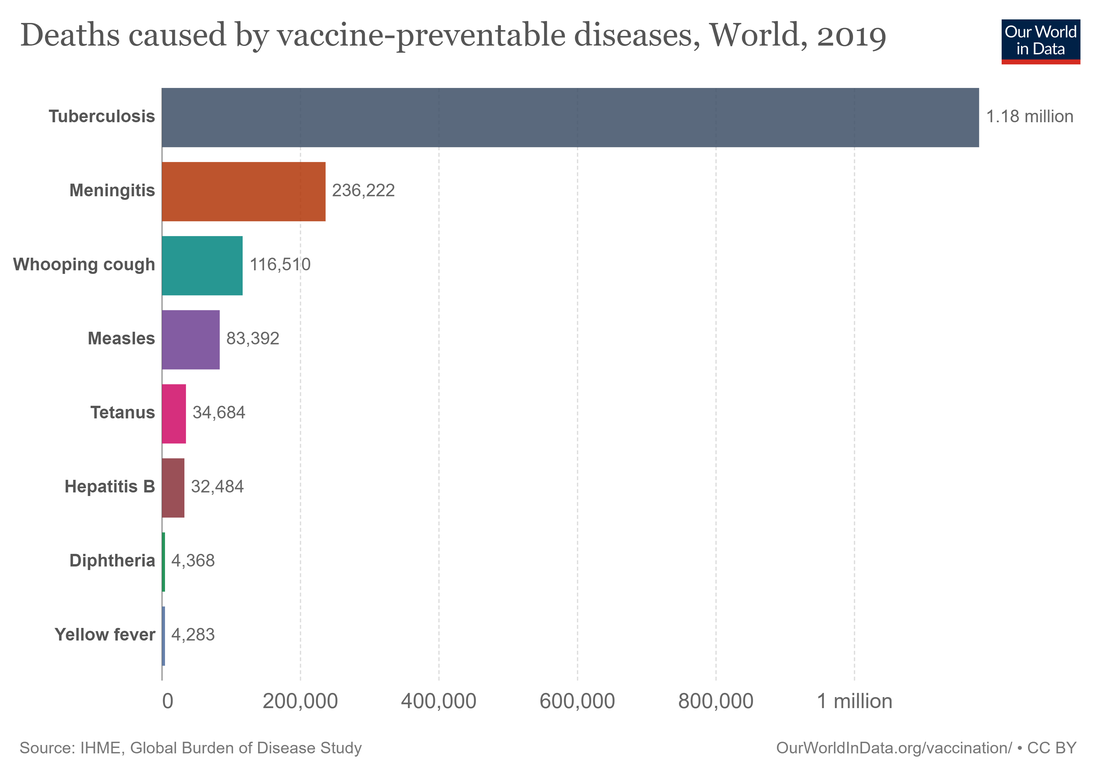
Mit den derzeitigen Impfstoffen ist es möglich, sich vor rund 30 Infektionserkrankungen zu schützen. Dennoch sterben heute immer noch viele Menschen an durch Impfstoffen vermeidbaren Erkrankungen.
Was wäre realistisch?
Ich sehe zwei sinnvolle Ansätze: Wir könnten schauen, was wir bislang erreicht haben, zum Beispiel bei der Nutzung der Darmkrebsvorsorge und dann einen höheren Zielwert definieren. Das wird begleitet von Maßnahmen, die die Menschen dazu motivieren. Nach einigen Jahren schauen wir dann, ob wir dieses Ziel erreicht haben. Alternativ ließe sich auch auf Basis internationaler Vergleiche evaluieren, wo andere Länder in der Präventionsarbeit, zum Beispiel bei Impfquoten oder Screeningmaßnahmen stehen und dies als Benchmark auf Deutschland übertragen.
Welche Länder sind bei Prävention stark? Was macht sie stark, was kann man von ihnen lernen?
Es gibt Länder, die sowohl in der Dokumentation der Präventionsleistungen als auch in der Entwicklung von Zielwerten besser aufgestellt sind. Die US-amerikanische Initiative ‚healtypeople.gov‘ ist inhaltlich sicherlich ein Vorbild auch für den Präventionsindex.
Welche Akteure sollten miteinbezogen werden, damit wir zu mehr und besserer Prävention kommen?
Mit der geplanten Gründung eines Instituts für öffentliche Gesundheit am Bundesgesundheitsministerium stellen sich Bundesinstitutionen für die Themen ‚Gesundheitskommunikation‘ und ‚Prävention‘ derzeit neu auf. Zu den dort tätigen Expertinnen und Experten kommen weitere Fachleute aus der Selbstverwaltung, Medizin, Public Health, Sozialarbeit und entsprechenden Berufsgruppen.
Geplant ist ein strukturierter Dialog, aus dem eine Plattform zur Diskussion von Präventionszielen und Bedarfen entstehen soll. Wir müssen beispielsweise klären, welche Daten wir für die Evaluation von Prävention brauchen, wie wir sie erfassen und auch, wie wir zu einer stärkeren Digitalisierung kommen. Außerdem brauchen wir die Mitarbeit von Kommunikationsfachleuten, weil sonst Prävention wieder nur die erreicht, die sich ohnehin schon gesundheitsbewusst verhalten.
Wir müssen die Menschen da abholen, so sie verankert sind, also zum Beispiel im Betrieb, in der Schule, im Sportverein. Dann können wir zielgerichtete Angebote machen, die gemeinschaftlich in der Gruppe angegangen werden können. Gerade beim Impfen kann man sehen, dass es mehr bringt, wenn der Betriebsarzt in der Arbeitszeit dafür zur Verfügung steht, als wenn es nur allgemeine Impfappelle in den Medien gibt.
Lässt sich der volkswirtschaftliche Effekt von gezielter, systematischer Prävention in Deutschland einschätzen und beziffern?
Es ist unstrittig, dass Präventionsmaßnahmen Auswirkungen auf die Gesundheitskosten (Interventionskosten, Behandlungskosten), auf die Produktivität, die Lebenserwartung und die Lebensqualität der Menschen haben. Präventionsmaßnahmen, die Neuerkrankungen oder Verschlechterungen von Erkrankungen verhindern oder zumindest verlangsamen können, sind insbesondere bei großen Volkskrankheiten wie Diabetes, koronaren Herzerkrankungen oder auch psychischen Störungen von großer volkswirtschaftlicher Bedeutung. Analysen zur umfassenden Bewertung der volkswirtschaftlichen Effekte fehlen aber leider noch.
Lohnt sich Prävention denn für das Gesundheitssystem?
In vielen Bereichen dürften die Kosten der präventiven Intervention durch die Einsparungen bei den nachsorgenden Behandlungskosten und bei den Produktivitätsverlusten überkompensiert werden: Prävention lohnt sich also sicherlich nicht nur für den Einzelnen, sondern auch für die gesamte Volkswirtschaft.
Aus Sicht der Krankenversicherung ist das weniger eindeutig, denn wenn Prävention erfolgreich ist, fallen Gesundheitskosten häufig auch erst in späteren Lebensjahren an. Auf die Gesamtlebensdauer gerechnet käme es dann nicht zu Einsparungen. Das sollte allerdings auch nicht das primäre Ziel der Präventionsarbeit sein. Die Ausgaben für Prävention und Früherkennungsmaßnahmen haben sich aufgrund neuer gesetzlicher Regelungen bis einschließlich 2020 sehr dynamisch entwickelt und sind seit 2010 um knapp 27 Prozent gestiegen. In Relation zu den gesamten Leistungsausgaben der GKV ist jedoch keine bedeutende Dynamik zu beobachten.
Aktuelle Daten zeigen zudem, dass während der COVID-19-Pandemie zuletzt vieles liegen geblieben ist. Krebsvorsorgeuntersuchungen wurden nicht mehr wahrgenommen oder Impfungen wie beispielsweise die HPV-Prophylaxe ist ausgefallen. Daten der DAK-Gesundheit haben beispielsweise gezeigt, dass in 2020 bundesweit 14 Prozent weniger Mädchen eine HPV-Erstimpfung erhalten haben. Hier gilt es zeitnah anzusetzen.
Artikel-Grafik: Shutterstock









Kommentare